Decyzja o tym, czy trzeba wyrywać ósemki, spędza sen z powiek wielu pacjentom odwiedzającym nasz gabinet dentystyczny. Zęby mądrości, bo tak potocznie nazywamy trzecie zęby trzonowe, są ewolucyjną pamiątką po naszych przodkach i często stają się źródłem problemów. Ich usunięcie bywa koniecznością, ale nie jest regułą. W Dental Arts Studio podchodzimy do każdego przypadku indywidualnie, wiedząc, że zrozumienie, kiedy interwencja chirurgiczna jest niezbędna, a kiedy można jej uniknąć, jest ważna dla zachowania zdrowia jamy ustnej.
Dlaczego ósemki sprawiają problemy – ewolucja i anatomia
Zęby mądrości pełniły niegdyś niezwykle istotną funkcję. Były niezbędne dla naszych przodków, których dieta opierała się na twardym, surowym i wymagającym intensywnego żucia pokarmie.
Współcześnie, na skutek zjawiska określanego jako dysproporcja cefalo-zębowa, ludzkie szczęki uległy zmniejszeniu przy zachowaniu relatywnie dużych zębów. W efekcie dla ósemek często brakuje miejsca w łuku zębowym, co prowadzi do ich tak zwanego zatrzymania.
Położenie zęba w kości jest kluczowym wskaźnikiem trudności ewentualnego zabiegu jego usunięcia. W stomatologii stosujemy tzw. klasyfikację Wintera, która opisuje kąt nachylenia ósemki. Zęby mogą być ustawione pionowo, poziomo, a także mezjoangularnie (pochylone w stronę siódemki) lub dystoangularne (odchylone w stronę gałęzi żuchwy). Każda z tych pozycji generuje inne ryzyka i wymaga odmiennego podejścia zabiegowego.
Bezobjawowość a brak choroby – dylemat medyczny
Wielu pacjentów wychodzi z założenia, że jeśli ząb nie boli, to jest zdrowy. W przypadku ósemek jest to mylne przekonanie. Istnieje wyraźne rozróżnienie między zębem bezobjawowym a zębem wolnym od choroby.
Badania wskazują na zjawisko „cichej choroby przyzębia” (silent periodontitis). W kieszonkach wokół bezobjawowych ósemek często bytują bakterie odpowiedzialne za destrukcję przyzębia, a proces zapalny może toczyć się latami, niszcząc kość podpierającą sąsiedni ząb (siódemkę), zanim pacjent poczuje jakikolwiek ból.
Kiedy usunięcie ósemki jest konieczne – wskazania
Istnieje szereg wskazań medycznych, które kwalifikują ząb mądrości do ekstrakcji. Ostateczną decyzję podejmuje lekarz na podstawie badania klinicznego i diagnostyki obrazowej.
Główne powody, dla których zalecamy usuwanie zębów mądrości, to:
- Ząb zatrzymany i impaksja – sytuacja, w której ósemka jest całkowicie lub częściowo uwięziona w kości. Może to prowadzić do powstawania torbieli zawiązkowych, które niszczą kość przez ucisk.
- Uszkodzenie sąsiednich zębów – ząb rosnący pod kątem może wywierać presję na korzeń siódemki. Taki nacisk często prowadzi do resorpcji korzenia siódemki lub powstania w niej ubytków próchnicowych na powierzchni dystalnej.
- Nawracające stany zapalne dziąsła – znane jako pericoronitis. Dotyczy to zębów częściowo wyrżniętych, gdzie pod płatem dziąsła gromadzą się resztki pokarmowe i bakterie, powodując ból, obrzęk i szczękościsk.
- Zaawansowana próchnica – ze względu na utrudniony dostęp, leczenie kanałowe ósemek jest technicznie trudne i obarczone dużym ryzykiem niepowodzenia ze względu na nietypową anatomię kanałów.
- Wskazania ortodontyczne – ekstrakcja może być zalecana, aby umożliwić przesunięcie innych trzonowców (dystalizację) lub w celu stabilizacji efektów leczenia, choć teoria o tym, że ósemki same w sobie powodują stłoczenie siekaczy, jest obecnie podważana.
Różne podejścia do ekstrakcji – porównanie strategii
W świecie stomatologii ścierają się dwie filozofie: konserwatywna (europejska/brytyjska) oraz interwencyjna (amerykańska). W Polsce praktyka kliniczna stanowi hybrydę obu podejść, kładąc nacisk na indywidualną ocenę ryzyka.
| Aspekt | Model NICE (Wielka Brytania) | Model AAOMS (USA) |
|---|---|---|
| Strategia główna | Obserwacja – interwencja tylko przy objawach. | Aktywna ocena i profilaktyka – usuwanie zanim pojawią się problemy. |
| Definicja bezobjawowości | Brak bólu oznacza brak wskazań do zabiegu. | Brak bólu nie oznacza braku choroby (ryzyko „cichego zapalenia”). |
| Optymalny wiek zabiegu | Wykonywany w każdym wieku, gdy wystąpi patologia. | Preferowany wiek 17-25 lat (mniejsze ryzyko powikłań i szybsze gojenie). |
| Podejście ekonomiczne | Minimalizacja kosztów publicznych poprzez unikanie zabiegów profilaktycznych. | Koszt zabiegu jest niższy niż koszt leczenia skomplikowanych powikłań w przyszłości. |
Diagnostyka i przebieg zabiegu
Podjęcie decyzji o ekstrakcji w naszym gabinecie poprzedzone jest precyzyjną diagnostyką. Podstawą jest zdjęcie pantomograficzne (OPG), które daje szeroki obraz obu łuków zębowych. W przypadkach, gdy korzenie ósemki na zdjęciu OPG nakładają się na kanał nerwu zębodołowego dolnego, zlecamy tomografię komputerową wiązki stożkowej (CBCT). Dostarcza ona trójwymiarowego obrazu, co pozwala zminimalizować ryzyko uszkodzenia nerwów (parestezji).
Koronektomia – alternatywa dla ryzykownych ekstrakcji
W sytuacjach wysokiego ryzyka, gdy korzenie zęba obejmują nerw, rozważamy zabieg koronektomii, czyli usunięcia samej korony zęba z pozostawieniem korzeni w kości. Procedura ta drastycznie zmniejsza ryzyko trwałego uszkodzenia czucia w wardze, a pozostawione korzenie zazwyczaj ulegają bezpiecznemu pokryciu przez kość.
Rekonwalescencja dzień po dniu
Przebieg gojenia zależy od dyscypliny pacjenta. Oto jak wygląda typowy kalendarz powrotu do zdrowia:
- 0 – 30 minut po zabiegu – pacjent musi zagryzać sterylny gazik, aby wytworzyć skrzep.
- Doba 1 (do 24h) – po ustąpieniu znieczulenia pojawia się ból. Obowiązuje bezwzględny zakaz palenia, picia alkoholu, płukania ust oraz picia przez słomkę, aby nie wyssać skrzepu (ryzyko suchego zębodołu). Zalecamy zimne okłady.
- Doba 2-3 – to moment krytyczny, w którym występuje szczyt obrzęku (tzw. chomik) i bólu. Wprowadzamy miękką dietę i bardzo delikatną higienę.
- Doba 4-5 – obrzęk zaczyna ustępować, może pojawić się zasinienie na skórze. Można zmienić okłady na ciepłe.
- Doba 7-10 – zazwyczaj w tym czasie zdejmujemy szwy, a pacjent wraca do pełnej diety.
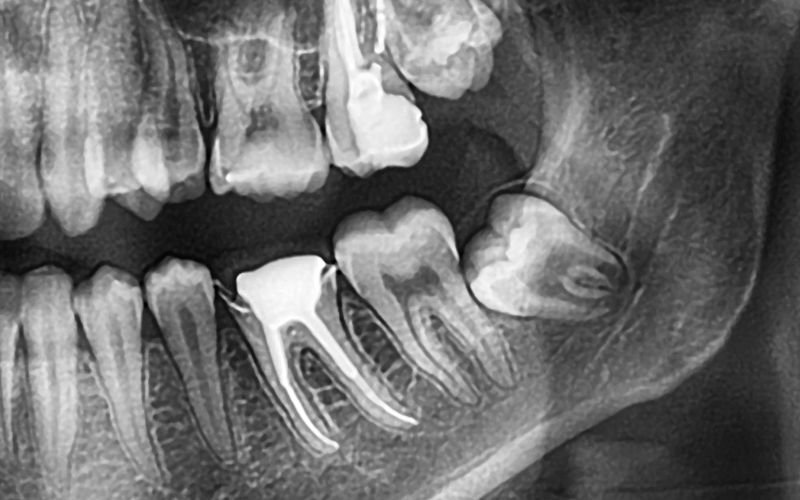
Przeciwwskazania i grupy ryzyka
Szczególną ostrożność zachowujemy u pacjentów obciążonych systemowo. Osoby przyjmujące bisfosfoniany (leki na osteoporozę) są w grupie ryzyka martwicy kości szczęk. Również pacjenci po radioterapii okolic głowy wymagają specjalistycznego przygotowania, często w osłonie antybiotykowej, aby uniknąć osteoradionekrozy.
Aspekty ekonomiczne – NFZ a leczenie prywatne
W Polsce pacjenci mogą korzystać z refundacji NFZ, gdzie zabiegi są bezpłatne, jednak wiąże się to z długim czasem oczekiwania – na planowe usunięcie zatrzymanej ósemki czeka się od kilku tygodni do nawet 2 lat.
W sektorze prywatnym, takim jak nasz gabinet, dostępne są szybsze terminy, pełen zakres diagnostyki na miejscu (CBCT) oraz możliwość wykonania zabiegu w sedacji lub znieczuleniu ogólnym, co jest rzadkością w publicznej służbie zdrowia.
Czy trzeba wyrywać ósemki – najczęściej zadawane pytania
Nie zawsze. Jeśli ósemka jest zdrowa, w pełni wyrżnięta, uczestniczy w zgryzie i pacjent jest w stanie ją doczyścić, można ją zachować. Wskazaniem do usunięcia są zmiany chorobowe, brak miejsca w łuku lub wskazania ortodontyczne.
Statystyki medyczne wskazują, że najlepszym czasem na zabieg jest wiek między 18. a 25. rokiem życia. W tym okresie kość jest bardziej elastyczna, korzenie nie są jeszcze w pełni uformowane, co zmniejsza ryzyko uszkodzenia nerwów, a organizm regeneruje się znacznie szybciej.
Sam zabieg jest całkowicie bezbolesny dzięki skutecznemu znieczuleniu miejscowemu. Ból pojawia się dopiero po ustąpieniu znieczulenia i jest kontrolowany farmakologicznie.
Po chirurgicznym usunięciu ósemki (dłutowaniu) lekarz zazwyczaj wystawia zwolnienie na 1-3 dni, czyli na czas największego obrzęku. W przypadku skomplikowanych zabiegów usuwania kilku zębów naraz, zwolnienie może trwać do 7-10 dni.