Próchnica zęba to powszechna, bakteryjna choroba zakaźna, która dotyka ludzi w każdym wieku, jednak współczesna medycyna definiuje ją znacznie szerzej niż tylko jako „dziurę w zębie”. Jest to dynamiczny proces biologiczny wynikający z zaburzenia równowagi (dysbiozy) w biofilmie bakteryjnym. Polega na stopniowej demineralizacji, czyli rozpuszczaniu twardych tkanek zęba pod wpływem kwasów. Nieleczona może powodować ból, utratę zęba, a nawet poważne infekcje ogólnoustrojowe, wpływające na serce czy nerki. W naszym gabinecie dentystycznym w Krakowie podchodzimy do tego problemu holistycznie, rozumiejąc, że zdrowie jamy ustnej jest nierozerwalnie związane z kondycją całego organizmu.
Co to jest próchnica zęba i jak powstaje? Mechanizm molekularny
Próchnica jest procesem chorobowym wywoływanym przez specyficzne szczepy bakterii, głównie Streptococcus mutans, ale najnowsze badania wskazują również na kluczową rolę grzybów, takich jak Candida albicans. Ta synergia międzygatunkowa tworzy agresywny biofilm o wysokim potencjale niszczącym.
Proces chorobowy rozpoczyna się, gdy te mikroorganizmy metabolizują cukry dostarczane z pożywieniem. W wyniku tego procesu powstają kwasy organiczne, które obniżają pH w jamie ustnej. Kwasowe środowisko prowadzi do demineralizacji szkliwa, gdy pH spada poniżej wartości krytycznej 5,5. Jeśli proces ten nie zostanie zahamowany przez bufory śliny, dochodzi do nieodwracalnego uszkodzenia struktury zęba.
Główne przyczyny próchnicy – czynniki ryzyka i krzywa Stephana
Rozwój próchnicy zależy od jednoczesnego wystąpienia kilku czynników. Tradycyjny model został obecnie rozszerzony o czynniki genetyczne i immunologiczne.
Kluczowym pojęciem w zrozumieniu ryzyka jest tzw. krzywa Stephana, która obrazuje gwałtowny spadek pH w jamie ustnej bezpośrednio po spożyciu węglowodanów. Powrót do bezpiecznego poziomu pH zajmuje ślinie nawet 60 minut, dlatego częstotliwość posiłków jest ważniejsza niż ich ilość. Główne elementy ryzyka to:
- Biofilm bakteryjny – obecność bakterii i grzybów tworzących płytkę nazębną, która izoluje kwasy od neutralizującego działania śliny.
- Substrat (cukry) – węglowodany ulegające fermentacji, które stanowią paliwo dla mikrobów.
- Podatność zęba i czas – indywidualna odporność szkliwa oraz czas ekspozycji na kwasy wynikający z niedostatecznej higieny.
- Czynniki modyfikujące – przepływ śliny, status socjoekonomiczny oraz obecność chorób ogólnoustrojowych.
Klasyfikacja zmian – od systemu Blacka do ICDAS
W nowoczesnej stomatologii odchodzi się od historycznej klasyfikacji Blacka, opartej jedynie na lokalizacji ubytku, na rzecz systemu ICDAS (International Caries Detection and Assessment System). Pozwala on na precyzyjną ocenę zaawansowania zmian, od tych niewidocznych gołym okiem, aż po rozległe ubytki. Dzięki temu możliwe jest wdrożenie leczenia biologicznego na etapie, gdy wiertło nie jest jeszcze potrzebne.
| Tradycyjne podejście (Stomatologia naprawcza) | Nowoczesna stomatologia (Model medyczny 2025) |
|---|---|
| Leczenie skoncentrowane na borowaniu (“drill and fill”). | Wczesna detekcja i regeneracja tkanek (metody biologiczne). |
| Interwencja dopiero po powstaniu widocznej dziury. | Działanie na etapie odwracalnym (ICDAS 1-2). |
| Diagnostyka oparta tylko na lusterku i zgłębniku. | Wsparcie sztucznej inteligencji (AI) i laserów diagnostycznych. |
| Skupienie na usunięciu skutków choroby. | Zarządzanie ryzykiem (CAMBRA) i leczenie przyczynowe. |
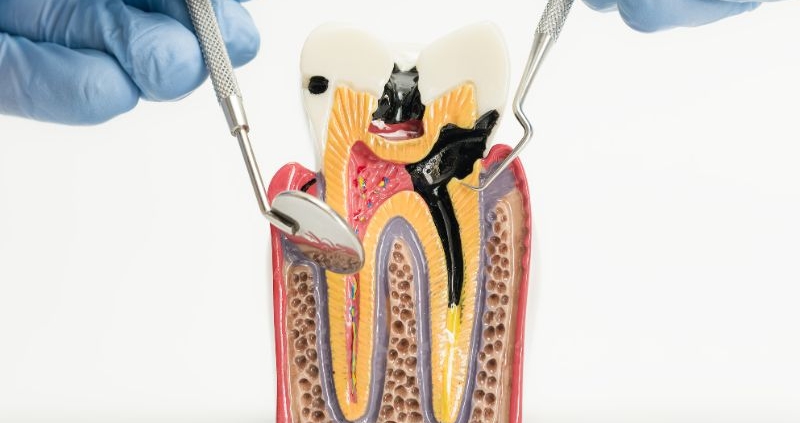
Objawy próchnicy na różnych etapach rozwoju
Objawy próchnicy ściśle korelują z głębokością demineralizacji tkanek. Wczesne wykrycie zmian w systemie ICDAS pozwala na uniknięcie bólu i kosztownego leczenia.
- Zmiana początkowa (ICDAS 1-2) – na tym etapie widać jedynie zmętnienie lub białą plamę po osuszeniu zęba; zmiana jest całkowicie odwracalna i nie wymaga borowania.
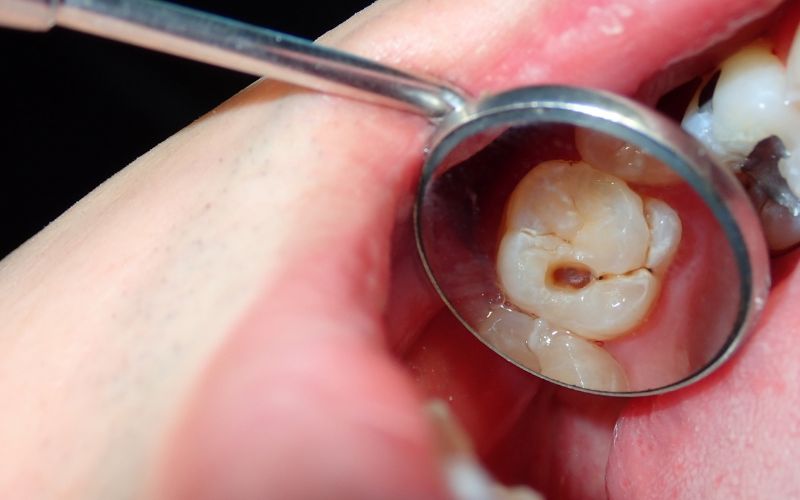
- Mikroubytek w szkliwie (ICDAS 3) – dochodzi do załamania ciągłości szkliwa, co może być wyczuwalne językiem, ale często nie daje jeszcze dolegliwości bólowych.
- Cień podpowierzchniowy (ICDAS 4) – ciemne zabarwienie prześwitujące przez szkliwo, świadczące o zajęciu zębiny; pojawia się wrażliwość na słodkie i zimne bodźce.
- Jawny ubytek zębinowy (ICDAS 5-6) – widoczna dziura w zębie; ból staje się silniejszy, może występować samoistnie, zwłaszcza w nocy, co sugeruje zbliżanie się procesu do miazgi.
Rozpoznanie próchnicy – profesjonalna diagnostyka w gabinecie
Profesjonalne rozpoznanie próchnicy jest możliwe wyłącznie podczas wizyty w gabinecie stomatologicznym. W naszym gabinecie diagnostykę opieramy na połączeniu wiedzy klinicznej z precyzyjnymi badaniami obrazowymi. Podstawą jest dokładny przegląd jamy ustnej przy użyciu lusterka i zgłębnika, co pozwala ocenić stan szkliwa i wykryć widoczne przebarwienia.
Kluczowym elementem nowoczesnej diagnostyki są zdjęcia rentgenowskie (RTG), zwłaszcza zdjęcia skrzydłowo-zgryzowe. Pozwalają one uwidocznić próchnicę ukrytą na powierzchniach stycznych oraz pod istniejącymi wypełnieniami, czyli w miejscach niedostępnych dla oka podczas standardowego badania. Doświadczenie lekarza w interpretacji tych obrazów oraz ocena ryzyka pacjenta gwarantują wykrycie problemu na etapie, który umożliwia skuteczne i oszczędzające tkanki leczenie.
Jak usunąć próchnicę? Metody leczenia i regeneracji
Współczesna stomatologia zachowawcza oferuje szerokie spektrum procedur, od regeneracji molekularnej po mikroskopową endodoncję. Wybór metody zależy ściśle od diagnozy w systemie ICDAS.
Regeneracja peptydowa i infiltracja – leczenie bez wiertła
Przełomem w leczeniu wczesnych zmian (białe plamy) jest zastosowanie peptydów (np. Curodont), które tworzą rusztowanie dla nowej tkanki, oraz infiltracja żywicą (ICON).
Metoda infiltracji pozwala na zatrzymanie rozwoju próchnicy i zamaskowanie białych plam bez jakiegokolwiek borowania, co jest idealnym rozwiązaniem dla pacjentów ceniących komfort i estetykę.
Wypełnienia kompozytowe i abrazja powietrzna
Gdy ubytek jest głębszy, konieczne jest usunięcie zniszczonych tkanek. Zamiast tradycyjnego wiertła, coraz częściej stosuje się abrazję powietrzną (piaskowanie), która jest bezbolesna i nie wywołuje wibracji.
Ubytki uzupełniane są nowoczesnymi materiałami kompozytowymi, które idealnie naśladują naturalny ząb. Warto pamiętać, że zgodnie z wytycznymi na lata 2024/2025, w Polsce całkowicie odchodzi się od amalgamatów.
Leczenie kanałowe – ratunek dla zęba
W przypadku, gdy bakterie dotrą do miazgi, niezbędne jest leczenie kanałowe. Dzięki zastosowaniu mikroskopu zabiegowego procedury te są niezwykle precyzyjne.
Skutki nieleczonej próchnicy – serce, nerki i organizm
Ignorowanie próchnicy to gra z ogniem, która wykracza poza jamę ustną. Badania z lat 2024-2025 potwierdzają ścisły związek między szczepami S. mutans a poważnymi chorobami ogólnoustrojowymi. Główne zagrożenia to:
- Choroby serca – bakterie z próchnicy mogą wywołać infekcyjne zapalenie wsierdzia, osadzając się na zastawkach serca.
- Uszkodzenie nerek – odkryto, że specyficzne białko Cnm na bakteriach próchnicowych może indukować nefropatię IgA, prowadzącą do niewydolności nerek.
- Komplikacje w cukrzycy – stany zapalne w jamie ustnej utrudniają kontrolę poziomu cukru we krwi.
- Infekcje odległe – ryzyko ropni mózgu czy sepsy u osób z obniżoną odpornością.
Jak zapobiegać próchnicy? – protokół CAMBRA
Najlepszym sposobem walki z próchnicą jest zarządzanie ryzykiem zgodnie z protokołem CAMBRA (Caries Management by Risk Assessment). Skuteczna profilaktyka musi być dopasowana do indywidualnych potrzeb pacjenta i obejmować:
- Higienę domową – szczotkowanie pastą z fluorem (min. 1450 ppm) i nitkowanie, aby usunąć biofilm z przestrzeni międzyzębowych.
- Dietę przeciwpróchnicową – ograniczenie częstotliwości spożywania cukrów, aby dać ślinie czas na zbuforowanie kwasów.
- Profesjonalną profilaktykę – regularne zabiegi higienizacji i stosowanie lakierów fluorowych w gabinecie.
- Wizyty kontrolne – przeglądy co 6 miesięcy, pozwalające na wykrycie zmian niewidocznych gołym okiem.
Próchnica zęba – najczęściej zadawane pytania
Próchnica powstaje w wyniku dysbiozy, czyli zaburzenia równowagi biofilmu w jamie ustnej. Bakterie (głównie S. mutans) oraz grzyby (C. albicans) metabolizują cukry z diety, produkując kwasy. Gdy pH w ustach spada poniżej 5,5 (tzw. pH krytyczne), kwasy te rozpuszczają szkliwo. Proces ten wymaga czasu i częstej dostawy cukrów, co uniemożliwia ślinie naturalną naprawę uszkodzeń.
Objawy zależą od stadium ICDAS. Początkowo jest to biała plama (odwracalna demineralizacja), która nie boli. Z czasem pojawia się ubytek, ciemne cienie i nadwrażliwość na słodkie lub zimne pokarmy. W zaawansowanym stadium, gdy bakterie zbliżają się do miazgi, występuje silny, pulsujący ból, często nasilający się w nocy.
Początek próchnicy to biała, matowa plama na szkliwie, widoczna najlepiej po osuszeniu zęba. Jest to sygnał, że szkliwo traci minerały. Na tym etapie (kod ICDAS 1-2) nie ma jeszcze dziury, a zmianę można całkowicie cofnąć metodami regeneracyjnymi bez użycia wiertła.
Tak, nowoczesna stomatologia umożliwia leczenie bez wiertła we wczesnych stadiach. Stosuje się w tym celu remineralizację preparatami z fluorem, regenerację peptydami (Curodont) oraz infiltrację płynną żywicą (ICON). Te metody są bezbolesne i pozwalają zachować zdrowe tkanki zęba, ale są skuteczne, tylko zanim powstanie fizyczny ubytek.
Ceny leczenia zależą od wybranej metody i placówki. W ramach NFZ dostępne są bezpłatne wypełnienia kompozytowe, ale leczenie kanałowe zębów bocznych u dorosłych jest odpłatne. W sektorze prywatnym, oferującym zaawansowane technologie jak mikroskop czy infiltracja ICON, ceny za wypełnienie wahają się zazwyczaj od 200 do 450 zł, a za leczenie nieinwazyjne od 150 do 550 zł.